Klasyfikacja nadciśnienia tętniczego to system, który służy do oceny nasilenia i etapu rozwoju nadciśnienia tętniczego.
Uwaga! W międzynarodowej klasyfikacji chorób dziesiątej rewizji (ICD-10) nadciśnienie tętnicze o charakterze nieorganicznym jest wskazywane przez kod i10.
Hipertoniczna choroba: definicja, opis i etiologia
Około 50% osób cierpi na nadciśnienie (GB). Około połowa nadciśnienia nie wie, co cierpi z powodu choroby. Ponad 50% pacjentów ze znanym nadciśnieniem tętniczym nie jest leczonych, albo odbieranych jest nieefektywne leki. Główną przyczyną śmiertelności pacjentów z nadciśnieniem dorosłym jest zawał mózgu lub serca.

Częstość występowania nadciśnienia tętniczego wzrasta wraz z wiekiem i masą ciała. Mężczyźni w młodym wieku często cierpią na chorobę niż kobiety. Kobiety w postmenopauzie częściej cierpią na nadciśnienie niż mężczyźni.
Nadciśnienie tętnicze można podzielić na pierwotne (niezbędne) i wtórne (organiczne).
Zdecydowana większość (> 90%) nadciśnienia ma pierwotne nadciśnienie tętnicze, zdefiniowane jako idiopatyczne. Pierwotne nadciśnienie diagnozuje się poprzez wykluczenie patologii organicznych.
Niektóre czynniki ryzyka mogą zwiększyć ryzyko rozwoju choroby w młodym wieku. W medycynie wyróżnia się zmodyfikowane i niezmodyfikowane czynniki tworzenia choroby. Należą do nich:
- Otyłość;
- Nadmiar soli, alkohol w diecie;
- Palenie współbitantów (stanowią niebezpieczeństwo, ponieważ pacjent mimowolnie staje się biernym palaczem);
- Stres;
- Hipodynamia (brak sportu w życiu pacjenta);
- Palenie;
- Zaburzenia krążenia (w małym lub dużym okręgu);
- Wiek starszy;
- Niski status społeczny.
Wtórne (objawowe) nadciśnienie tętnicze wynika z innego zespołu choroby - bezdechu we śnie, koarctacji aorty lub stwardnienia aorty. Znane są również neurogeniczne, psychogenne i podwogowe formy. Ostatnia forma obejmuje między innymi inhibitory owulacji i NLPZ. Leki i substancje toksyczne, a także bardzo wysokie spożywanie lukrecji, mogą prowadzić do wtórnej formy nadciśnienia. Nadciśnienie nerek spowodowane zwężeniem tętnicy nerkowej, a także hiperaldosteronizmu, chromocytoma, choroby Kushinga lub nadczynności tarczycy należą do wtórnych form nadciśnienia.
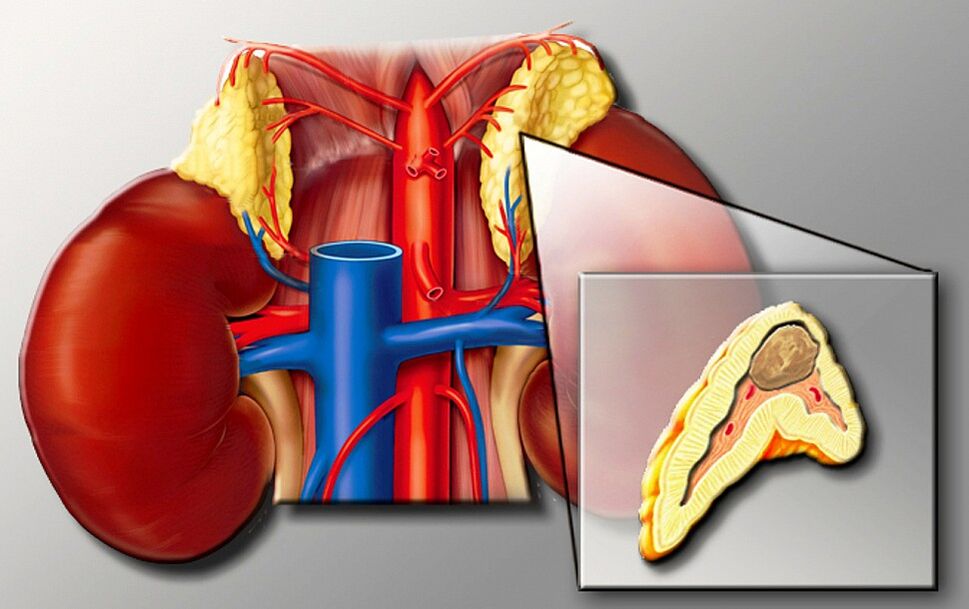
Inny rodzaj nadciśnienia tętniczego występuje w przypadku zaburzenia ciąży nadciśnieniowej (GEC). Czynniki ryzyka obejmują wysoki wiek matki i ciąża wielokrotna. Znane są różne formy, w tym na przykład nadciśnienie ciążowe z białkomoczem lub bez.
Patofizjologia
Nadciśnienie tętnicze występuje z powodu wzrostu oporu obwodowego, wzrostu pojemności pojemności serca lub kombinacji obu. W tym procesie istnieje kilka mechanizmów adaptacyjnych, więc ciśnienie krwi jest stale utrzymywane na podwyższonym poziomie. Aby utrzymać wyrzucenie serca, serce staje się nadmierne i może wytrzymać stałe obciążenie pod ciśnieniem.
Nerki odgrywają również znaczącą rolę w patogenezie nadciśnienia. Chociaż przepływ krwi nerkowej i szybkość filtracji kłębuszkowej pozostają w dużej mierze stałe, wydalanie sodu również wzrasta. Omówiono wpływ, na przykład wydzielanie reniny lub zmienionego wchłaniania sodu na ciśnienie.
Objawy
Często objawy nadciśnienia tętniczego występują zbyt późno. W większości przypadków choroba jest bezobjawowa.
Nadciśnienie tętnicze może charakteryzować następującymi objawami:
- Ból wcześnie rano w głowie;
- Zakłócenia snu, zawroty głowy;
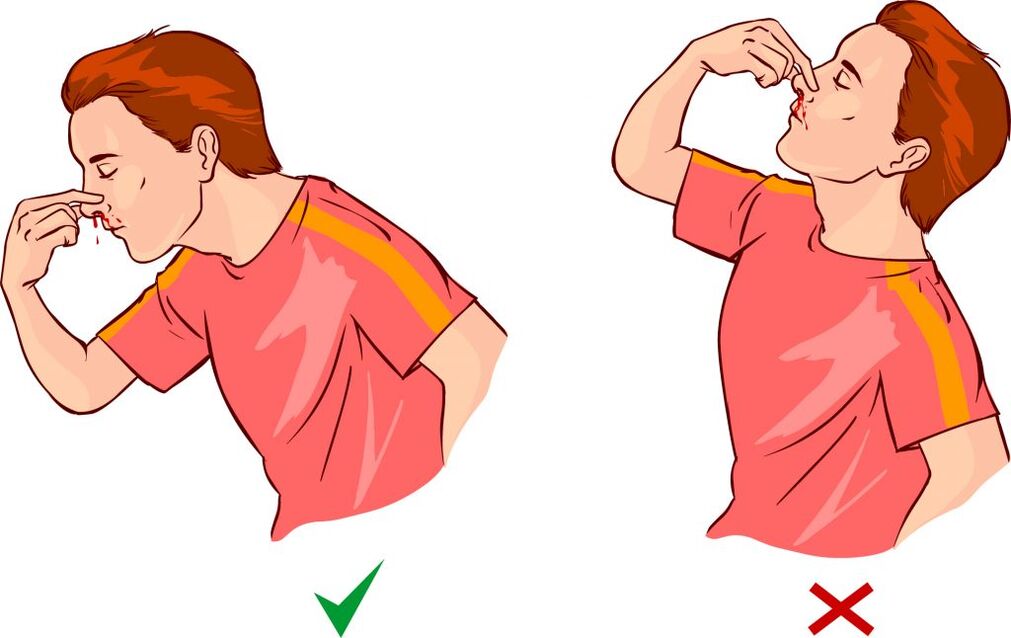
- Epistaxis;
- Szumy uszne;
- Niespecyficzne zaburzenia serca;
- Drżenie przedsionka.
W przypadku nadciśnienia wtórnego dodaje się objawy choroby leżącej u podstaw. Specjalne formy nadciśnienia to ukryte nadciśnienie (SG) i zespół białych szat (SBC).
W przypadku SBC ciśnienie krwi zwiększa ≥140/90 mm Hg. Sztuka. Podczas pomiaru w gabinecie lekarskim. W domu i podczas monitorowania ciśnienia krwi rejestrowane są normalne wartości ciśnienia krwi.
Przy ukrytym nadciśnieniu wartości ciśnienia krwi w lekarzu są w normalnym zakresie. Pomiary domu lub monitorowanie ciśnienia krwi wykazują podwyższone wartości ≥140/90 mm Hg. Sztuka. Ta forma może być powiązana z takimi czynnikami, jak płeć męska i młodszy wiek, a także palenie, picie alkoholu i stresu.
W przypadku kryzysu nadciśnieniowego konieczne jest przepisanie prawidłowego schematu leczenia, aby zapobiec procesom patologicznym w narządach. Pacjenci z tą dolegliwością wymagają spowodowania pomocy awaryjnej lub samodzielnie zabrania jej do kliniki. Brak leczenia może zagrozić życiu pacjenta i powodować nieodwracalne konsekwencje. Postęp ciśnienia krwi może być złośliwy, co doprowadzi do nieuzasadnionego ryzyka. Jeśli wystąpią jakiekolwiek objawy naczyniowe, zaleca się natychmiastowe spotkanie z lekarzem, ponieważ kryzys może spowodować niepełnosprawność na całe życie.
Klasyfikacja nadciśnienia według stopnia
Etapy nadciśnienia tętniczego wyróżniały się przez WHO. Wzrost ciśnienia krwi, który występuje, na przykład po stresie fizycznym, nie jest uważany za nadciśnienie.
Nieproporcjonalnie wysoki poziom ciśnienia krwi przy niskim obciążeniu nazywa się nadciśnieniem nieosłonnym. Niebezpieczna postać nadciśnienia tętniczego wiąże się z rozkurczowym ciśnieniem krwi powyżej 120 mm Hg. Art., Która zmniejsza się o mniej niż 10% w nocy.
Nowa (2017) Klasyfikacja nadciśnienia według etapów i stopni: Tabela podano poniżej.
| Etapy ag | Ciśnienie skurczowe w MM Hg. Sztuka. | Ciśnienie rozkurczowe w MM Hg. Sztuka. |
|---|---|---|
| Optymalny | <120 | <75 |
| Normalna | 120-125 | 75-79 |
| Wysoka normalna | 126-129 | 80-85 |
| 1. etap: początkowe nadciśnienie tętnicze | 130-150 | 85-99 |
| Etap 2: Umiarkowane nadciśnienie | 160-179 | 100-109 |
| Etap 3: Ciężkie nadciśnienie tętnicze | ≥180 | ≥110 |
| Izolowane nadciśnienie skurczowe | ≥130 | <90 |
Klasyfikacja nadciśnienia tętniczego według stopnia
Nadciśnienie można klasyfikować w zależności od uszkodzenia naczyń krwionośnych, oczu, serca, nerek. Zgodnie z zaleceniami WHO istnieją 3 stopnie nadciśnienia. W pierwszym stopniu nie ma klinicznych oznak uszkodzenia narządów. W drugim stopniu dotyczy to narządów docelowych i wykryto miażdżycę naczyń. Z trzecim stopniem oczywiste powikłania sercowo-naczyniowe pojawiają się ropuchy, sercu serca i mózgowe, przejściowe ataki niedokrwienne.
Stratyfikacja ryzyka z wyraźnym nadciśnieniem tętniczym określa prawdopodobieństwo powikłań. W zależności od etapu nadciśnienia tętniczego ryzyko może się znacznie różnić.
Ważny! Tylko lekarz może określić prawidłową diagnozę, kategorię ryzyka, w celu podania określonych rodzajów zaleceń dotyczących zapobiegania i leczenia. Nie zaleca się niezależnego obliczania ryzyka na niezweryfikowanych skalach i próby leczenia choroby. Leczenie dziecka i nastolatka może się różnić. Lekarz wybiera różnorodne leczenie oparte na historii medycznej.
Komplikacje
Problem nadciśnienia tętniczego polega na tym, że często pozostaje on nierozpoznany przez długi czas lub jest słabo leczony. Brak objawów zmusza pacjentów do nie szukania pomocy medycznej. Prowadzi to do powikłań, które często pojawiają się w sercu, nerkach, ośrodkowych układach nerwowych i oczu lub na naczyniach kończyn dolnych. Często rozwija się wyraźna miażdżyca.
Serca i niewydolność, a także choroby wieńcowe, są ważnymi konsekwencjami nadciśnienia serca. Serce wzrasta, aby wytrzymać zwiększone obciążenie. Rezultatem jest niewydolność lewa.
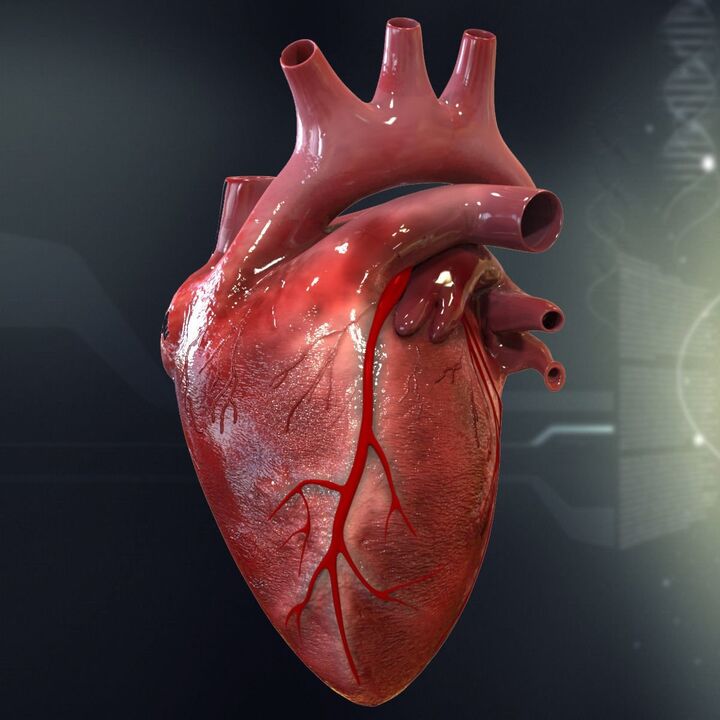
W wyniku miażdżycowych zmian w tętnicach wieńcowych rezerwat wieńcowy jest tak ograniczony, że nawet niewielki wzrost pojemności pojemności serca podczas stresu może powodować dławic piersiowe, zawał mięśnia sercowego lub nagłej śmierci wieńcowej.
Nefropatia hipertoniczna - uszkodzenie nerek z powodu nadciśnienia. Może wystąpić w wyniku uszkodzenia śródbłonka. Lata ekspozycji na wysokie ciśnienie krwi mogą powodować wyraźną nefosklerozę z niewydolnością nerek w ostatnim etapie.
AG może prowadzić do przejściowych ataków niedokrwiennych (TIA), mózgowego zawału serca, hipertonicznego krwawienia masowego lub ostrej encefalopatii. Ryzyko udaru można znacznie zmniejszyć przez leczenie przeciwnadciśnieniowe.
Hipertoniczna retinopatia z reguły występuje w wyniku rozprzestrzeniania się miażdżycy w naczyniach krwionośnych siatkówki. Choroby naczyniowe spowodowane nadciśnieniem tętniczym to Ozpa, tętniak aorty brzusznej i rozwarstwienie aorty.
Metoda leczenia
Leczenie nadciśnienia rozpoczyna się od interwencji bez leczenia. Główne metody leczenia choroby:
- Zmniejszenie masy ciała do 25 jednostek według BMI;
- Przejście na dietę o niskiej zawartości soli z <5-6 g NaCl dziennie (zaleca się wybór diety Dash);
- Odmowa palenia, alkohol;
- Ograniczenie zużycia kofeiny.
W przypadku nadciśnienia wymagane jest również ograniczenie stosowania leków nadciśnieniowych. Pacjentów zaleca się angażowanie się w end-to-reside trening 3-4 razy w tygodniu, pływanie, bieganie tchórzostwa lub jazda na rowerze.
Oprócz tych ogólnych miar konieczne jest leczenie chorób powodujących nadciśnienie wtórne. Według europejskiego stowarzyszenia nadciśnienia, docelowe wartości ciśnienia krwi powinny wynosić> 140/90 mm Hg. Dla pacjentów poniżej 80 roku życia i> 150/90 mm Hg. - Dla pacjentów starszych.
Terapia medyczna zaczyna się od monoterapii z wybranym lekiem. Przy wartościach, które są silnie odchylone od normalnych wartości ciśnienia krwi (> 20/10 mm Hg) lub pierwotna terapia połączona jest przeprowadzana z współistniejącymi chorobami.
Preparaty wyboru:
- Beta-blokerzy;
- Inhibitory ACE;
- Tiazide diuretyki;
- Antagoniści receptora AT1;
- Bloki wapnia długiego działania.
Jako podwójna kombinacja możesz użyć leku moczopędnego w połączeniu z beta-blokerem, długo działającymi antagonistami wapnia, inhibitorami ACE lub blokerami receptorów AT1.
Nie należy przepisywać antagonistów wapnia nie-hefydropirydyny wraz z beta-blokerami, ponieważ przyczyniają się do rozwoju bradykardii lub blokady przedsionkowo-komorowej.
W zależności od jednoczesnej choroby nie można przepisać poszczególnych leków. Zalecane są leki moczopędne do nadciśnienia w połączeniu z niewydolnością serca. Inhibitory ACE mogą być stosowane do niewydolności serca, a także w nefropatii cukrzycowej. W obecności niewydolności mięśnia sercowego można również zastosować beta-blokery.
Jeśli chodzi o stosowanie poszczególnych leków, dodawane są czynniki takie jak skutki uboczne, indywidualna tolerancja i interakcja z innymi lekami, które stosuje pacjent. Potrójne kombinacje są również możliwe, jeśli podwójna kombinacja nie zapewnia pożądanego efektu.

















